PRZEDWCZESNY WYTRYSK — O CO CHCIAŁEŚ, A WSTYDZIŁEŚ SIĘ ZAPYTAĆ.

CZYM JEST WYTRYSK PRZEDWCZESNY?
Wytrysk przedwczesny (ang. premature ejaculation, łac. ejaculatio praecox) jest objawem klinicznym i jednocześnie problemem medycznym, który dotyka ok. 6% męskiej populacji, również mężczyzn o orientacji innej niż orientacja heteroseksualna. Mimo negatywnego wpływu na życie seksualne mężczyzny oraz jego partnerki, tylko 9% pacjentów skarżących się wytrysk przedwczesny zgłasza się do lekarza, z czego 70% robi to w ramach wizyty z innego powodu – przeważnie ze względu na uczucie zawstydzenia oraz przekonanie o braku skutecznego leczenia. Wiek nie wpływa na częstość wytrysku przedwczesnego, ale u niektórych pacjentów może się on z czasem pogarszać.

JAKIE SĄ RODZAJE WYTRYSKU PRZEDWCZESNEGO?
Wyróżnia się kilka rodzajów wytrysku przedwczesnego:
– stały wytrysk przedwczesny (ang. lifelong premature ejacluation) – przedwczesny wytrysk, który towarzyszy pacjentowi od początku jego życia seksualnego i dotyczy ok. 3% mężczyzn. Postuluje się tutaj udział głównie przyczyn neurobiologicznych i genetycznych przez co najczęściej proponowaną formą leczenia jest leczenie farmakologiczne.
– nabyty wytrysk przedwczesny (ang. acquired premature ejaculation) – wytrysk przedwczesny, który z przyczyn medycznych (np. zapalenie prostaty, zaburzenia erekcji, nadczynność tarczycy) lub psychologicznych (np. nowa partnerka, długa przerwa we współżyciu, poczucie winy pojawiające się podczas współżycia) pojawił się u pacjenta nie mającego do tej pory problemów z odpowiednio długim czasem do wystąpienia wytrysku nasienia. Dotyczy 5% mężczyzn i w leczeniu najczęściej stosuje się leczenie farmakologiczne oraz psychoterapię.
– zmienny wytrysk przedwczesny (ang. variable premature ejaculation) – nieregularny, czasem skrócony czas potrzebny do wystąpienia wytrysku nasienia będący wyrazem fizjologicznej zmienności u mężczyzny. Dotyczy 11% mężczyzn, którzy nie wymagają leczenia, a jedynie zapewnienia o braku obecności istotnej nieprawidłowości.
– subiektywny wytrysk przedwczesny (ang. subjective premature ejaculation) – sytuacja, w której mężczyzna mimo prawidłowego lub nawet wydłużonego czasu do wystąpienia wytrysku nasienia, zgłaszają problem z „przedwczesnym wytryskiem”. Dotyczy ok. 6% mężczyzn, którym najczęściej proponuje się psychoterapię.
JAKIE PRZYCZYNY WYTRYSKU PRZEDWCZESNEGO?
Etiologia wytrysku przedwczesnego wytrysku nie jest do końca poznana, stąd obecność licznych hipotez, spośród których najpopularniejsze są te związane z dysfunkcją receptora 5-HT (serotoninowego), nadwrażliwością prącia oraz nadwrażliwością odruchu ejakulacji na poziomie rdzenia kręgowego (szybka faza emisji i ekspulsji nasienia, szybki odruch mięśnia opuszkowo-jamistego)
Medycznymi czynnikami ryzyka wystąpienia wytrysku przedwczesnego są: podłoże genetyczne (identyfikowane u ok. 30% pacjentów), zaburzenia erekcji (w których wytrysk przedwczesny pojawia się w wyniku podświadomej chęci przyśpieszenia stosunku zanim dojdzie do osłabienia erekcji), przewlekłe zapalenie gruczołu krokowego (które może powodować również zaburzenia erekcji), stosowane leki, narkotyki, cukrzyca, otyłość, brak aktywności fizycznej, stres, nadczynność tarczycy.
Wśród przyczyn psychologicznych wyróżnia się m.in.: nową sytuację lub partnerkę seksualną, rzadkie współżycie, rolę wyobraźni, za bardzo lub zbyt mało atrakcyjną partnerkę, problem w relacji partnerskiej, rolę wcześniejszego doświadczenia seksualnego lub masturbacji, poczucie winy pojawiające się podczas współżycia, lęk przed współżyciem.
Wytrysk przedwczesny nieco częściej pojawia się u osób czarnoskórych, Latynosów oraz mężczyzn z krajów islamskich.
CZYM CHARAKTERYZUJĄ SIĘ PACJENCI Z WYTRYSKIEM PRZEDWCZESNYM?
Parametrem najczęściej wykorzystywanym w diagnozie oraz ocenie stopnia nasilenia wytrysku przedwczesnego jest IELT (ang. Intravaginal Ejaculation Latency Time) – czyli czas, po jakim dochodzi do wytrysku nasienia podczas stosunku pochwowego. Szacuje się, że ok. 5% populacji ma IELT krótszy niż 2 minuty, natomiast 90% pacjentów z wytryskiem przedwczesnym ma IELT poniżej 1 minuty. U 49% pacjentów zdarzają się tzw. wytryski „ante portas”, czyli jeszcze przed wprowadzeniem członka do pochwy. W codziennej praktyce wykorzystuje się IELT podawany przez pacjenta (80% czułości i specyficzności) posiłkując się niejednokrotnie dodatkowymi informacjami uzyskiwanymi od partnerki.

Sama ocena czasu IELT nie jest wystarczająca do postawienia diagnozy wytrysku przedwczesnego. Według najczęściej przytaczanej definicji ISSM (ang. The International Society for Sexual Medicine) wytrysk przedwczesny jest dysfunkcją seksualną charakteryzującą się:
- Ejakulacją, która zawsze lub prawie zawsze występuje przed lub w ciągu 1 minuty penetracji waginalnej (stały wytrysk przedwczesny – 65% pacjentów) albo znaczne skrócenie czasu latencji waginalnej poniżej 3 minut (nabyty wytrysk przedwczesny – 35% pacjentów).
- Niemożnością odroczenia ejakulacji podczas wszystkich lub prawie wszystkich stosunkach waginalnych.
- Negatywnymi konsekwencjami personalnymi takimi jak: frustracja, niepokój, zawstydzenie lub unikanie kontaktów seksualnych.
Według najnowszych badań pacjenci z wytryskiem przedwczesnym charakteryzują się także przedwczesną erekcją (łąc. erectio praecox), która jest na tyle subtelna, że zwraca jedynie uwagę partnerek, które wcześniej współżyły z mężczyznami bez skróconego czasu IELT. Równie charakterystyczne dla tych pacjentów jest tzw. detumestentia praecox, czyli natychmiastowe i niemal całkowite ustąpienie erekcji po ejakulacji. Dodatkowo wielu pacjentów ma trudność w szybkim osiągnięciu kolejnej erekcji.

JAK WYGLĄDA PROCES DIAGNOSTYCZNY WYTRYSKU PRZEDWCZESNEGO?
W procesie diagnostycznym prowadzonym przez lekarza kluczowe jest zebranie dokładnego wywiadu lekarskiego (wystarczający w 90% w postawieniu diagnozy i skupiający się na historii medycznej oraz seksualnej pacjenta) oraz wykonanie badania lekarskiego (badanie neurologiczne, endokrynologiczne, badanie narządów płciowych oraz prostaty). Czasami lekarz może podjąć decyzję o skierowaniu pacjenta na szczegółowe badania laboratoryjne oznaczając m.in. testosteron, TSH, posiew moczu lub posiew nasienia. W ramach pierwszej wizyty lekarz ocenia długość czasu IELT podawaną przez pacjenta oraz stopień jego kontroli nad ejakulacją, ustala czy wytrysk przedwczesny ma charakter nabyty czy utrzymujący się przez całe życie oraz czy występuje on stale lub jedynie w określonych sytuacjach. Celem obiektywizacji objawów podawanych przez pacjenta czasami wykorzystuje się kwestionariusze, spośród których najpopularniejszym jest kwestionariusz PEDT (ang. Premature Ejaculation Diagnostic Tool). Jeśli tylko istnieje taka możliwość, od partnerki uzyskuje się informacje odnośnie czasu IELT oraz ocenia się stopień niepokoju jej oraz pacjenta. W razie potrzeby, pacjenta bez lub wraz z partnerką, kieruje się do seksuologa lub psychologa.
JAKIE JEST WPŁYW WYTRYSKU PRZEDWCZESNEGO NA JAKOŚĆ ŻYCIA PACJENTA ORAZ PARTNERKI?
Wytrysk przedwczesny istotnie obniża jakość życia pacjenta oraz jego partnerki. Mężczyzna mimo osiąganego orgazmu nie czerpie przyjemności z krótko trwającego aktu seksualnego. Skutkuje to zmniejszeniem satysfakcji z życia seksualnego, utratą pewności siebie, problemami z odprężeniem się podczas aktywności seksualnej i w efekcie rzadszym współżyciem. Partnerki tych mężczyzn skarżą się często na spadek uczucia bliskości w związku, obniżenie stopnia nawilżenia pochwy, zmniejszenie intensywności orgazmu, dyskomfort podczas penetracji oraz obniżenie satysfakcji z życia seksualnego.
Początkowo kobiety starają się nie poruszać tego problemu nie chcąc deprecjonować partnera i wpływać tym samym na jakość związku. Z czasem, gdy partnerki starają się poruszyć kwestię przedwczesnego wytrysku, mężczyźni zwykle nie chcą na ten temat rozmawiać potęgując uczucie frustracji i wzajemnej niechęci. Brak wdrożonego leczenia może nasilić problemy w związku, w najgorszym wypadku przyczyniając się do jego rozpadu. Dlatego też w procesie leczenia kluczowe wydaje się zaangażowanie obojga partnerów.

JAKIE SĄ SPOSOBY LECZENIA WYTRYSKU PRZEDWCZESNEGO?
Przed rozpoczęciem jakiegokolwiek leczenia wytrysku przedwczesnego należy poznać realne oczekiwania pacjentów. W sytuacji, w której pacjent prezentuje jednocześnie objawy wytrysku przedwczesnego oraz zaburzenia erekcji, leczenie rozpoczyna się w pierwszej kolejności od leczenia zaburzeń erekcji. W przypadku pacjentów, u których wytrysk przedwczesny nie stanowi problemu proponuje się jedynie edukację seksualną lub konsultację psychologiczną.
Wśród dostępnych metod leczenia wyróżnia się:
- PORADNICTWO PSYCHOLOGICZNLE LUB SEKSUOLOGICZNE
Konsultację z psychologiem lub seksuologiem zaleca się w sytuacji wyraźnego niepokoju pacjenta oraz partnera, blokady seksualnej lub współistniejących problemów w relacji partnerskiej. Poradnictwo takie stosuje się zawsze jednocześnie z innymi formami leczenia.
STRATEGIE BEHAWIORALNE
Strategie te charakteryzują się małą skutecznością w przypadku stałego wytrysku przedwczesnego, obecnego u pacjenta przez całe jego życie. Są one czasochłonne, wymagają zaangażowania partnerki i bywają trudne do wykonania przez niektórych pacjentów. Osiągnięty za ich pomocą efekt z czasem niestety ustępuje. Wyróżnia się tutaj między innymi:
– MASTURBACJA PRZED STOSUNKIEM – sposób wykorzystywany zwykle przez osoby młode. Należy jednak pamiętać, że złe techniki masturbacyjne utrudniają rozwój prawidłowych mechanizmów kontroli wytrysku.
– TECHNIKA „START-STOP” – opracowana przez dr Helen Kaplan w 1983 roku, polega na stymulacji prącia przez partnerkę (manualnie, oralnie, podczas penetracji waginalnej) do momentu aż pacjent będzie bliski ejakulacji, z następującą krótką przerwą. Takie ćwiczenie wykonuje się trzykrotnie, za czwartym razem doprowadzając mężczyznę do wytrysku. Skuteczność tej metody szacuje się na ok. 80%.
– TECHNIKA „SQUEEZE” – opracowana przez dr Jamesa Semansa w 1956 roku i spopularyzowana później przez Mastersa i Johnson w 1970 roku, polega na stymulacji prącia przez partnerkę (manualnie, oralnie, podczas penetracji waginalnej) do momentu aż pacjent będzie bliski ejakulacji, z następowym uciskiem żołędzi prącia przez okres ok. 15-20 sekund. Takie ćwiczenie wykonuje się trzykrotnie, za czwartym razem doprowadzając mężczyznę do wytrysku. Skuteczność tej metody szacuje się na ok. 60%.
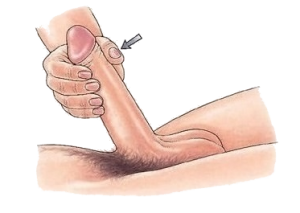
Niektórzy zalecają, aby w strategiach behawioralnych stopniowo wprowadzać nowe bodźce, rozpoczynając do stymulacji prącia przez partnerkę za pomocą dłoni, po kilkunastu dniach stosując stymulację oralną, tak by kilku tygodniach spróbować penetracji waginalnej. Dlatego też techniki te wydają się być odpowiednie u par wysoko zmotywowanych, z krótkim stażem, w młodym wieku oraz w dobrej relacji partnerskiej.
- LECZENIE CHIRURGICZNE
Leczenie chirurgiczne w leczeniu wytrysku przedwczesnego, ze względu na ryzyko związanych z nim powikłań, należy traktować jako leczenie ostatniej szansy dla silnie zmotywowanych pacjentów, u których nieskuteczne okazały się wcześniejsze metody leczenia zachowawczego. Wyróżnia się tutaj obrzezanie (sprzeczne doniesienia o jego skuteczności w leczeniu wytrysku przedwczesnego z ograniczoną poprawą IELT), ostrzyknięcie skóry żołędzi prącia kwasem hialuronowym (3-5x wydłużenie czasu IELT; zabieg związany jest z ryzykiem miejscowej martwicy oraz trwałego zbliznowacenia skóry żołędzi prącia) oraz mikrochirurgiczną neurolizę gałęzi nerwu grzbietowego prącia na wysokości rowka zażołędnego tzw. denerwację żołędzi prącia (przecina się ok. 50-70% gałęzi tego nerwu; uczucia trwałego drętwienia lub zaburzenia czucia skóry żołędzi prącia doświadcza do 7% operowanych pacjentów – więcej na temat tego zabiegu można znaleźć w osobnym opracowaniu – link)
- LECZENIE FARMAKOLOGICZNE
– KREMY ZNIECZULAJĄCE MIEJSCOWO – są najstarszą metodą leczenia farmakologicznego wytrysku przedwczesnego. Stosowane miejscowo na skórę prącia zmniejszają jego wrażliwość powodując 2-3x wydłużenie IELT (średnio z 1 minuty do nawet 6,7 minuty). Najskuteczniejsze są kremy z lidokainą i prilokainą, ale szerzej dostępne są nieco słabiej działające prezerwatywy z 5% benzokainą oraz chłodzące spreje z mentolem. Krem należy na łożyć na skórę prącia, z lub bez prezerwatywy, na okres ok. 20 minut. Przed stosunkiem należy go zmyć aby uniknąć ewentualnego zmniejszenia czułości lub drętwienia pochwy u partnerki. Mimo niewielkich objawów ubocznych, przedawkowanie może skutkować uczuciem drętwienia prącia, a nawet utratą erekcji lub wytrysku.
– TRAMADOL – jest opioidowym lekiem przeciwbólowym, który w leczeniu wytrysku przedwczesnego może byś stosowany stale lub żądanie. Powoduje 2,5-6x wydłużenie IELT, niezależnie od zażytej dawki. Nie jest zalecany ze względu na ryzyko uzależnienia oraz możliwe skutki uboczne (m.in. suchość ust, zaparcia, senność)

– PDE5-I (ang. phosphodiesterase type 5 inhibitor; inhibitory fosfodiesterasy typu 5 np. sildenafil, wardenafil, tadalafil, awanafil) – grupa leków stosowanych w leczeniu zaburzeń erekcji. Nie wpływa na wydłużenie IELT, ale zwiększa pewność siebie pacjenta, poczucie jego kontroli nad ejakulacją oraz skraca czas potrzebny do uzyskania kolejnej erekcji, dodatkowo zapewniając lepszą jakość wzwodu podczas drugiego i trzeciego stosunku. Skuteczność leczenia wydaje się być lepsza przy jednoczesnym zastosowaniu leków z grupy SSRI (patrz niżej).
– SSRIs (ang. selective serotonin reuptake inhibitors; selektywne inhibitory wychwytu zwrotnego serotoniny np. paroksetyna, sertralina, citalopram, escitalopram, fluwokasmina, fluoksetyna) – grupa leków o działaniu przeciwdepresyjnym. Ich efekt terapeutyczny w wytrysku przedwczesnym pojawia się u ok. 70-80% mężczyzn, rozwijając pełne działanie po ok. 1–2 tygodniach stosowania. Z jakiegoś powodu grupa 20% pacjentów nie reaguje na tę formę terapii. Leczenie lekami z grupy SSRI jest leczeniem ciągłym, dzięki czemu nie ma ono wpływu na spontaniczność życia seksualnego pacjenta. Z drugiej jednak strony, objawy nawracają zwykle z chwilą zaprzestania terapii. Dodatkowo istnieje ryzyko tachyfilaksji, czyli samoistne ustąpienie działania leku po ok. 6-12 miesiącach jego zażywania. W zależności od zastosowanego preparatu można uzyskać 2,6-13,2x wydłużenie IELT, największe w przypadku paroksetyny.
Wśród skutków ubocznych leczenia, zwykle łagodnych i ustępujących po ok. 2-3 tygodniach, wymienia się: zmęczenie, ziewanie, nudności, wymioty, suchość ust, biegunkę, nadmierną potliwość, spadek libido, zaburzenia erekcji, ryzyko anorgazmii oraz braku wytrysku. Należy uważać z włączeniem leczenia u młodych pacjentów ze współistniejącą depresją. Stosowany lek należy odstawiać powoli na przestrzeni ok. 1-2 miesięcy, żeby uniknąć zespołu odstawiennego (dreszcze, zawroty głowy i nudności nasilające się podczas ruchów głową). W trakcie zmniejszania dawki SSRI może dojść do pojawienia się zespołu ReGS (ang. Restless Genitl Syndrome), polegający na stałym, niechcianym uczuciu gotowości do wytrysku, nawet przy braku wzwodu prącia. Ostatnie doniesienia sugerują negatywny wpływ leków z grupy SSRI na nasienie, dlatego zaleca się stosowanie prezerwatyw lub innej formy antykoncepcji przez okres 3-4 miesięcy po zakończeniu leczenia. Pacjenci powinni ograniczyć spożycie alkoholu, zwłaszcza na początku terapii. Ze względu na ryzyko zespołu serotoninergicznego w trakcie leczenia nie można zażywać narkotyków m.in. ecstasy oraz innych leków wpływających na przekaźnictwo serotoninergiczne np. tramadol, dapoksetyna. Należy również niezwłocznie odstawić leczenie w przypadku pojawienia się niedoczulicy skóry prącia w pierwszych tygodniach leczenia, sugerującej rozwijający się rzadki zespół PSSD (ang. Post-SSRI Sexual Dysfunction) związany z trwałą utratą libido, czucia prącia, erekcji oraz ejakulacji.
– DAPOKSETYNA – jest lekiem z grupy SSRI, ale o szybkim działaniu i wypłukiwaniu się z organizmu (95% w ciągu 24 godzin), dzięki czemu stosowany jest doraźnie 1-3 godziny przed planowanym współżyciem zapewniając 2,5-4,5x wydłużenie IELT. Jest jedynym lekiem zatwierdzonym przez Europejską Agencję Leków w doraźnym leczeniu wytrysku przedwczesnego. W przeciwieństwie do SSRI zażywanych codziennie, dapoksetyna nie jest związana z ryzykiem zespołu odstawiennego. Objawy niepożądane, zwykle słabe nasilone (nudności, biegunkę, ból i zawroty głowy, omdlenia) są przyczyną odstawienia leku przez ok. 4-10% pacjentów. Ze względu m.in. na wysoką cenę (35 zł/tbl), po roku dapoksetynę stosuje tylko ok. 9% leczonych nią pacjentów. Producent leku zaleca maksymalną dawkę jednej tabletki dziennie oraz odradza jednoczesne spożywanie alkoholu oraz prowadzenie samochodu po zażyciu leku.
– KLOMIPRAMINA – jest trójcyklicznym lekiem przeciwdepresyjnym, który w leczeniu wytrysku przedwczesnego pacjenci mogą przyjmować doraźnie (3-4 godziny przed planowanym współżyciem) lub codziennie, osiągając większą skuteczność, ale narażając się na większe ryzyko działań niepożądanych, wśród których wymienia się: suchość ust, zaburzenia widzenia, zaparcia, nudności, zaburzenia erekcji, a nawet kardiotoksyczność w przypadku długiego czasu stosowania.
- TERAPIE EKSPERYMENTALNE
Dzięki stopniowemu poznawaniu fizjologii oraz patofizjologii wytrysku nasienia, trwają obecnie liczne prace oraz badania mające za zadanie znalezienie nowych metod leczenia, wśród których warto wymienić: NMES (elektryczna stymulacja mięśniowo-nerwowa prącia), iniekcje toksyny botulinowej w mięsień opuszkowo-jamisty, modafinil (lek stosowany m.in. w leczeniu narkolepsji; powoduje 2x wydłużenie IELT), alfa-blokery (spośród których silodosyna 3x wydłuża IELT) oraz antagonistów receptorów oksycotynowych.





